男性が特にかかりやすいがんとしては、前立腺がん・大腸がん・胃がん・肺がんが挙げられます。中でも男性特有のがんである前立腺がんは特に罹患者数が多く、年間で10万人近い人が発症しています。では、男性がかかりやすいがんにはどのような特徴があり、発症時にはどのような症状が現れるのでしょうか。がんは日本人男性の2人に1人が発症する病気であり、年齢を問わず発症する可能性があります。一緒に前立腺がん・大腸がん・胃がん・肺がんの特徴や症状、罹患者数や検査の内容について確認していきましょう。
目次
1. 男性が罹患しやすいがんは主に4種類ある
冒頭でも触れたとおり、男性は前立腺がん・大腸がん・胃がん・肺がんの主に4つのがんにかかりやすいとされています。では、実際にどのくらいの人が上記の4つのがんを発症しているのでしょうか。ここで、罹患者数と死亡者数が多いがんを確認していきましょう。
以下の表は、国立がん研究センターが発表している、男性が罹患した上位5つのがんと、死亡者数が多かった上位5つのがんについてまとめたものです。
| 罹患者数 (2019年) | 死亡者数 (2021年) | |
|---|---|---|
| 1位 | 前立腺 | 肺 |
| 2位 | 大腸 | 大腸 |
| 3位 | 胃 | 胃 |
| 4位 | 肺 | 膵臓 |
| 5位 | 肝臓 | 肝臓 |
罹患者数が最も多いのは前立腺がんですが、死亡者数の上位5位にはランクインしていません。一方で罹患者数ランキングの2位や3位の大腸がんや胃がんは、死亡者数ランキングでも2位と3位に入っています。大腸がんや胃がんは、発症しやすいうえに死亡率も高いがんと言えます。
どの部位のがんにおいても、生存率を高めるには早期発見のうえ適切な治療を行うことが重要ですが、そのためには各がんについての理解を深めておく必要があります。次の見出しからは、各がんの特徴や症状について詳しく見ていきましょう。
2. 前立腺がんの特徴と傾向
前述のとおり、男性は他のがんと比べて、前立腺がんを発症するケースが非常に多いです。まずは前立腺がんの概要や特徴、罹患者数の傾向、検査方法について紹介します。
2.1前立腺がんの概要
前立腺がんとは、男性特有の臓器である前立腺に発生するがんです。前立腺とは膀胱の下にあり、精液の一部をつくっている臓器のことです。前立腺の細胞が正常な細胞増殖機能を失い、自己増殖することでがんが発生します。前立腺の場所は、以下の図(※1)を参考にしてください。
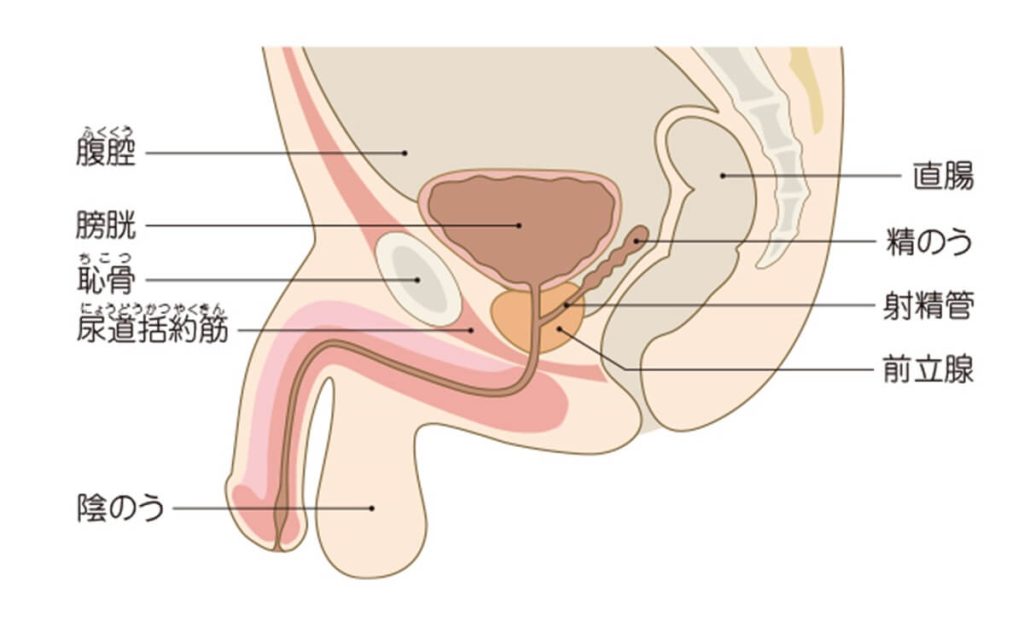
また前立腺がんは、前立腺の細胞数が増加する良性の疾患である「前立腺肥大」と同時に発生する場合もあります。
2.2 前立腺がんの症状
前立腺がんは早期段階での自覚症状はほとんどなく、進行すると尿が出づらくなったり、排尿回数が多くなったりします。
また進行が進むと血尿などの症状が出るだけでなく、骨やリンパ節などに転移することもあります。
2.3 前立腺がんの罹患者数
| 罹患者数(2019年) | 生涯罹患リスク | 何人に1人か | |
|---|---|---|---|
| 前立腺がん | 94,748人 | 11.0% | 9人 |
国立がん研究センターの発表(※2)によると、2019年の前立腺がんの罹患者数は、94,748人でした。罹患する年齢は比較的高く、55〜59歳程度から徐々に発症する人が増える傾向にあります。
生存率は99.1%のため致死率は高くないものの、死亡率低下のためには検診等による早期発見のうえ、適切な治療を行うことがポイントです。
2.4 前立腺がんの検査
前立腺がんの検査方法は、主にPSA検査と直腸診の2種類です。PSAとは、前立腺液に含まれるタンパク質のことです。がんによって前立腺組織が壊れるとPSAが血液に漏れ出すため、血液検査でPSA値を調べることで前立腺がんの可能性を調査できます。
PSAの基準値は一般的には0~4ng/mLですが、4~10ng/mLを「グレーゾーン」といい、25~40%の割合でがんが発見されます。また100ng/mLを超える場合には前立腺がんが強く疑われるほか、転移の可能性も高いとされています。
一方直腸診は、肛門から指を挿入して前立腺の状態を確認する検査です。前立腺の表面に凹凸がある、左右非対称などの場合はがんの疑いがあるとことが多いです。
なおPSA検査や直腸診でがんが疑われる場合は、肛門から超音波を発する器具を入れて前立腺の大きさや形を調べる「経直腸エコー」や、細い針で前立腺を刺して組織を採取する「前立腺生検」など、さらに詳しい検査を行います。
【出典】
※1:国立がん研究センターがん情報サービス「前立腺がんについて 図1前立腺の構造」
https://ganjoho.jp/public/cancer/prostate/about.html
※2:国立がん研究センターがん情報サービス「最新がん統計」
https://ganjoho.jp/reg_stat/statistics/stat/summary.html
3. 大腸がん(結腸がん・直腸がん)の特徴と傾向
大腸がんは、男性では前立腺がんの次に罹患者数が多いがんです。次に、大腸がん(結腸がん・直腸がん)の概要や特徴、罹患者数の傾向、検査方法について紹介します。
3.1大腸がんの概要
大腸は長さが1.5〜2mほどある臓器で、以下の図(※3)のように、結腸(盲腸、上行結腸、横行結腸、下行結腸、S状結腸)と直腸に分かれています。そのためがんが発生した場所により、「結腸がん」と「直腸がん」に分けられます。
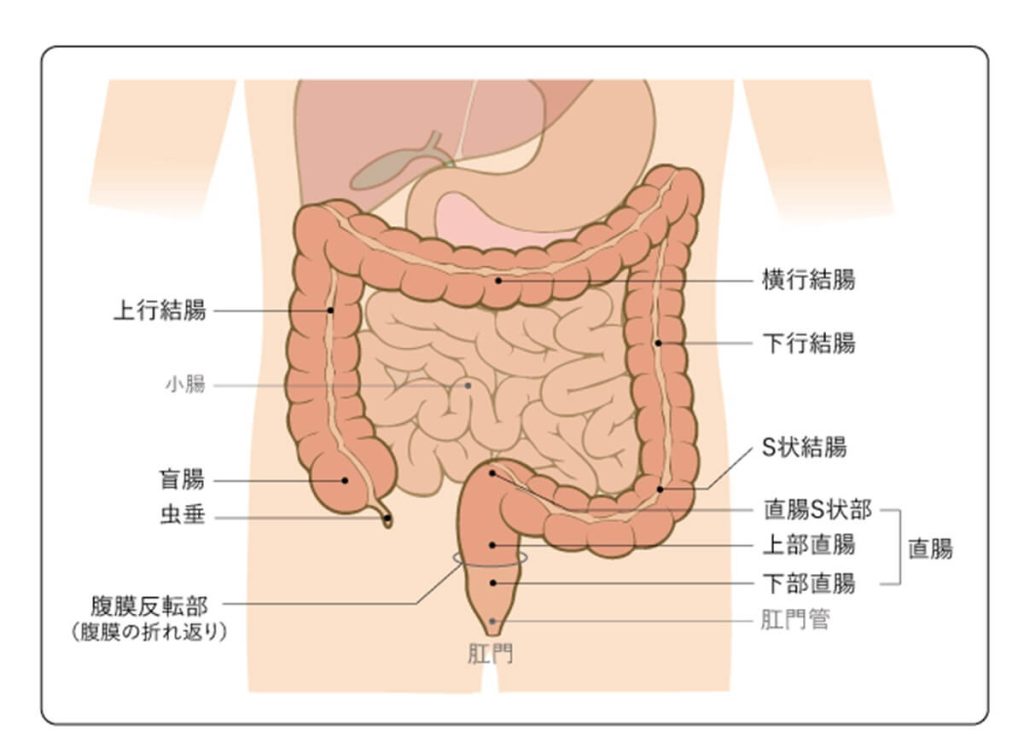
大腸がんには「腺腫」と呼ばれる良性のポリープががん化して発生するものと、正常な粘膜から直接発生する2種類のがんが存在します。
3.2大腸がんの症状
大腸がんも前立腺がんと同様に、早期段階での自覚症状はほぼ見られません。
しかし進行すると血便や下血などが生じるほか、便が出ないことによる腹痛や嘔吐、腸閉塞などが発生する傾向にあります。
3.3男性の大腸がんの罹患者数
| 患者数(2019年) | 生涯罹患リスク | 何人に1人か | |
|---|---|---|---|
| 大腸がん | 87,872人 結腸がん:54,875人 直腸がん:32,997人 | 10.3% 結腸がん:6.5% 直腸がん:3.8% | 10人 結腸がん:15人 直腸がん:26人 |
国立がん研究センターの統計によると、2019年の男性の大腸がんの罹患者数は、87,872人でした。そのうち結腸がんの罹患者数が54,875人で、直腸がんの罹患者数は32,997人です。大腸がんは45〜49歳あたりから増加傾向にあり、年齢を重ねるにつれて徐々に発症する人が増える傾向にあります。
生存率は71.7%(結腸がん72.4%、直腸がん72.8%)で、発生する部位に関わらず、症状が現れたときにはがんが進んでいる可能性があります。症状が出る前から定期的な検診を受けることが重要と言えるでしょう。
3.4 大腸がんの検査
大腸がんが疑われる際にまず行うのは、大腸内視鏡検査です。大腸内視鏡検査とは、肛門から内視鏡を挿入し、大腸全体を詳しく調べる検査です。この内視鏡検査でポリープなどが見つかった場合は、一部の組織を採取して病理診断が行われます。
また内視鏡検査でがんの疑いがあると判断された場合は、バリウムと空気を肛門から挿入してX線写真を撮る「注腸造影検査」や、CT検査・MRI検査などが行われます。
ちなみにCT検査とMRI検査は、それぞれX線と磁気を使用して体の内部を描き出す検査です。
【出典】
※3:国立がん研究センターがん情報サービス「大腸がんについて図1大腸の構造」
https://ganjoho.jp/public/cancer/colon/about.html
4. 胃がんの特徴
大腸がんの次に男性の罹患者数が多いがんが胃がんです。ここからは、胃がんの概要や特徴、罹患者数の傾向、検査方法について紹介します。
4.1胃がんの概要
胃がんは、胃壁の内部を覆う粘膜に発生するがんです。がんが大きくなるに従い、徐々に粘膜下層、固有筋層、漿膜(しょうまく)へと外側に深く進むことが特徴です。詳しくは、以下の「胃の内側の図」(※4)を参考にしてください。
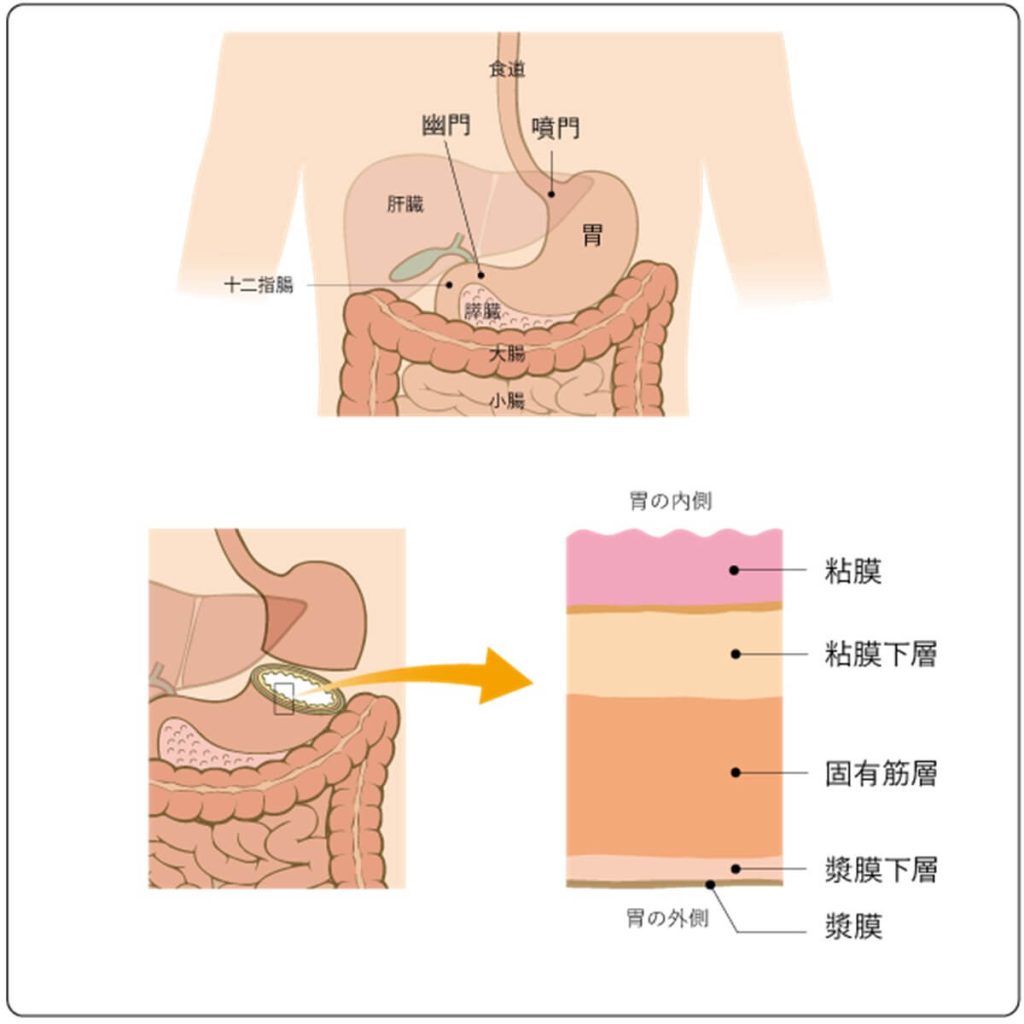
また胃がんの中でも、胃の壁を硬く厚くさせながら広がっていくタイプを「スキルス胃がん」と呼びます。スキルス胃がんは進行が早く、お腹の中にがん細胞が散らばる腹膜播種(ふくまくはくしゅ)が起きやすいがんです。また内視鏡での診断が難しいがんでもあります。
4.2胃がんの症状
胃がんも初期段階の自覚症状はほぼなく、かなり進行しても症状が見られないケースもあります。進行すると、胃の痛みや不快感、胸焼け、吐き気などが発生します。
またがんが筋層より深く達した進行胃がんの場合は、食事がつかえる、体重が減るなどの症状が出ることが多いです。
4.3男性の胃がんの罹患者数
| 罹患者数 (2019年) | 生涯罹患リスク | 何人に1人か | |
|---|---|---|---|
| 胃がん | 85,325人 | 10.0% | 10人 |
国立がん研究センターの発表によると、2019年の男性の胃がんの罹患者数は85,325人でした。大腸がんと同様に日本人男性の10人に1人が発症する可能性があるほか、50〜54歳あたりから罹患者数が増加する傾向にあります。
胃がんは罹患者数が多いものの、早期治療でほぼ治るがんでもあります。より致死率を下げるには、定期的な検診による早期発見が重要と言えるでしょう。
4.4 胃がんの検査
胃がんの検査では、主に内視鏡検査やX線検査などが行われます。内視鏡検査とは、口や鼻から内視鏡を挿入し、がんが疑われる部分や範囲を調べる検査です。またX線検査は、バリウムを飲んで胃の状態をX線写真で確認する検査のことです。
内視鏡検査でがんが疑われる場所がある際は、その部分を採取して病理診断を行います。また胃がんと診断された後は、別の臓器への転移などを調べるために、CT検査やMRI検査も行われます。
【出典】
※4:国立がん研究センターがん情報サービス「胃がんについて図1胃の構造」
https://ganjoho.jp/public/cancer/stomach/about.html
5. 肺がんの特徴
男性がかかりやすいがんには、そのほかに肺がんが挙げられます。最後に、肺がんの概要や特徴、罹患者数の傾向、検査方法について紹介します。
5.1肺がんの概要
肺がんは気管支や肺胞の細胞ががん化したものです。肺の構造を少し説明すると、以下の図(※5)のように、肺は左右に1つずつあるほか、右の肺は上葉、中葉、下葉の3つ、左は上葉と下葉の2つに分かれています。
また空気の通り道である気管が肺に入る部分を肺門、肺門以外の分野を肺野と呼びます。
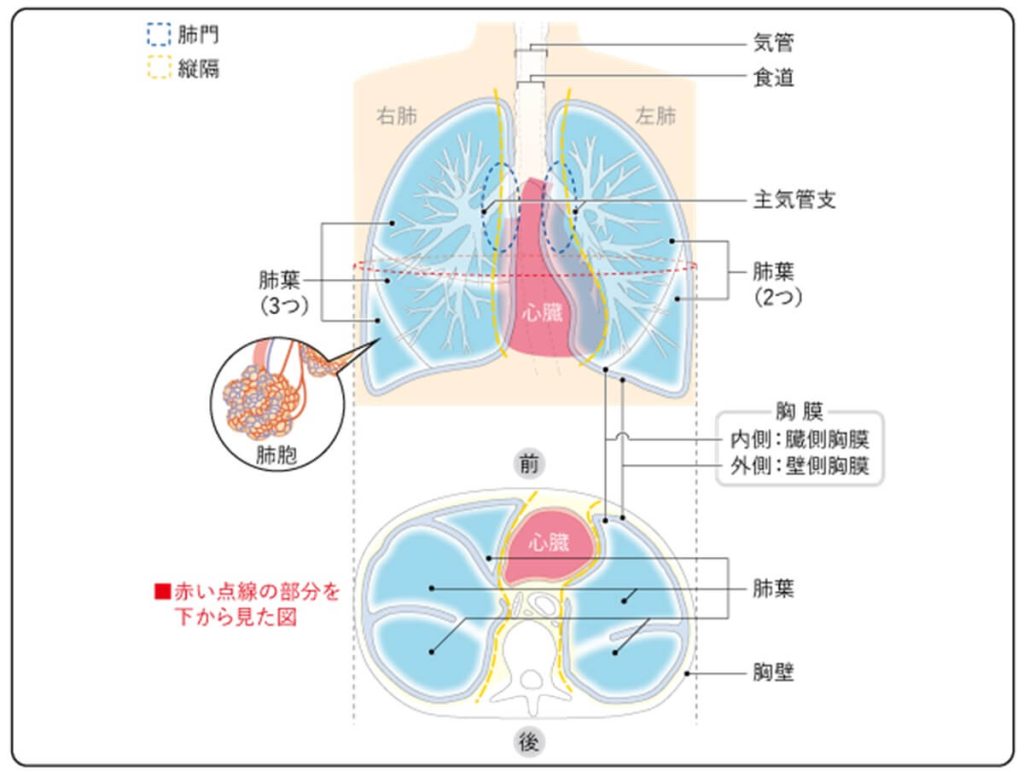
肺がんにはいくつかの種類があり、腺がん、扁平(へんぺい)上皮がん、大細胞がん、小細胞がんの4つが存在します。なお肺がんの治療法は、小細胞がんとそれ以外で大きく異なるため、「非小細胞がん」と「小細胞がん」に分けて扱われます。
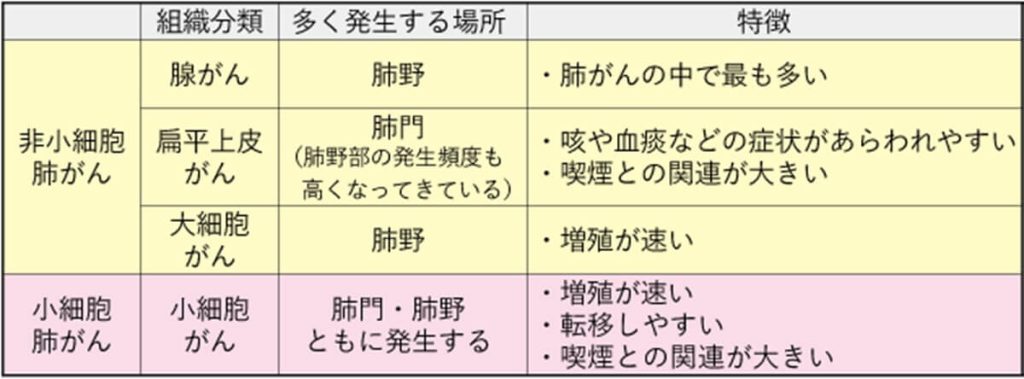
上記の表(※6)は、それぞれのがんの特徴です。中でも腺がんは最も罹患者数が多く、「肺腺がん」と呼ばれることもあります。
5.2肺がんの症状
早期は症状が見られないことが多いですが、進行すると咳や痰、血痰、胸の痛み、発熱などの症状が出てきます。
ここで注意すべきは、肺がんの症状は肺炎や気管支炎などの呼吸器の病気にも共通するため、がんと分かりづらいことです。原因不明の咳や痰が2週間以上続く場合や、血痰が出る場合、発熱が5日以上続く場合などは、肺がんを疑って受診するべきと言えるでしょう。
5.3男性の肺がんの罹患者数
| 罹患者数 (2019年) | 生涯罹患リスク | 何人に1人か | |
|---|---|---|---|
| 肺がん | 84,325人 | 10.0% | 10人 |
国立がん研究センターの統計では、2019年の男性の肺がんの罹患者数は84,325人でした。「9万人近い罹患者数」と聞くと大腸がんや胃がんと大きな差がない印象を受けるかもしれませんが、肺がんには生存率が非常に低いという特徴があります。
肺がんの5年相対生存率はなんと29.5%で、男性のがん死亡ランキング1位でもあります。特に喫煙者は肺がんになるリスクが高く、喫煙者は非喫煙者と比べて男性で4.4倍、女性では2.8倍肺がんになりやすいとされています。
また受動喫煙も肺がんのリスクを2〜3割程度高めます。自身が喫煙者である場合や、周囲に喫煙者がいる場合は定期的な検診を受けることをおすすめします。
5.4 肺がんの検査
肺がん検査では、まずは胸部X線検査を行います。X線検査は、レントゲンを撮ることで肺がんを疑う影がないか調べる検査です。そしてX線検査で異常があった場合は、胸部CT検査を実施します。
CT検査は体の断面を画像にすることで、がんの大きさや場所、他の臓器への転移の有無などを調べる検査です。このCT検査によって肺がんと確定した場合には、気管支鏡検査や胸腔鏡検査、胸腹部の造影CT検査などを行います。
ちなみに気管支鏡検査とは、5mmほどの内視鏡を鼻や口から挿入して気管支内を観察し、がんが疑われる部位の細胞等を採取する検査のことです。また胸腔鏡検査は胸を小さく切開して、内視鏡を肋骨の間から胸腔内に挿入し、肺や胸膜、リンパ節の組織を採取して調べる検査です。
【出典】
※5:国立がん研究センターがん情報サービス「肺がんについて 図1肺の構造」
https://ganjoho.jp/public/cancer/lung/about.html
※6:国立がん研究センターがん情報サービス「肺がんについて 表1 主な肺がんの組織型とその特徴」
https://ganjoho.jp/public/cancer/lung/about.html
6.男性が罹患しやすいがんは定期的な検診に行くことで早期発見できる
男性が罹患しやすいがんには、主に前立腺がん・大腸がん・胃がん・肺がんの4つのがんが挙げられます。中でも肺がんは生存率が低く、早期発見のためには定期的に検診を受けることが重要です。
がんの発生には飲酒や喫煙などの生活習慣も深く関わっています。生活習慣の見直しと同時に、定期的な検診の受診を心がけましょう。
<編集部より>
がんに関するお悩みや不安などを、保健師や看護師などに相談できる『健康相談サービス』をご存じですか?詳しくはこちらをご覧ください。
***************
≪執筆者プロフィール≫
ライター・タケウチ ノゾミ
フリーライター・編集者。医療、介護、ビジネスを中心に幅広いジャンルの記事を執筆。
***************
参考
- 国立がん研究センターがん情報サービス「がん統計」(全国がん登録)
https://ganjoho.jp/reg_stat/statistics/data/dl/index.html - 国立がん研究センターがん情報サービス「最新がん統計」
https://ganjoho.jp/reg_stat/statistics/stat/summary.html - 国立がん研究センターがん情報サービス「全国がん罹患モニタリング集計 2009-2011年生存率報告(国立研究開発法人国立がん研究センターがん対策情報センター, 2020)
独立行政法人国立がん研究センターがん研究開発費「地域がん登録精度向上と活用に関する研究」平成22年度報告書」
https://ganjoho.jp/reg_stat/statistics/data/dl/index.html#anchor3
- 国立がん研究センターがん情報サービス「前立腺がんについて」
https://ganjoho.jp/public/cancer/prostate/about.html - 国立がん研究センターがん情報サービス「前立腺がん 検査」
https://ganjoho.jp/public/cancer/prostate/diagnosis.html - 国立がん研究センターがん情報サービス「大腸がん(結腸がん・直腸がん)について」
https://ganjoho.jp/public/cancer/colon/about.html - 国立がん研究センターがん情報サービス「大腸がん(結腸がん・直腸がん) 検査」
https://ganjoho.jp/public/cancer/colon/diagnosis.html - 国立がん研究センターがん情報サービス「胃がんについて」
https://ganjoho.jp/public/cancer/stomach/about.html - 国立がん研究センターがん情報サービス「胃がん 検査」
https://ganjoho.jp/public/cancer/stomach/diagnosis.html - 日本医師会「知っておきたいがん検診 胃がんとは?」
https://www.med.or.jp/forest/gankenshin/type/stomach/what/ - 国立がん研究センターがん情報サービス「肺がんについて」
https://ganjoho.jp/public/cancer/lung/about.html - 国立がん研究センターがん情報サービス「肺がん 予防・検診」
https://ganjoho.jp/public/cancer/lung/prevention_screening.html
※当記事は2023年6月時点で作成したものです。
※医師の診断や治療法については、各々の疾患・症状やその時の最新の治療法によって異なります。当記事がすべてのケースにおいて当てはまるわけではありません。






いただいたコメントはつながるティーペック事務局に送信されます。 サイトに公開はされません。 コメントには返信できませんのでご了承ください。